Når jeg har haft tandpine, så kan man argumentere for, at det har været en god idé, at jeg henvendte mig til tandlægen, som kunne reparere hullet i tanden, stoppe smerten og forhindre den skadelige proces i at udvikle sig yderligere. Dermed kan man kalde tandpine for en god smerte, fordi den fik mig til at handle. Der var dog lige en hage ved det: At blive boret i tænderne føltes slet ikke som noget godt – faktisk tværtimod ret ubehageligt! Tro mig. Jeg fik som barn plomber i de fleste af mine tænder; og i min folkeskoletid, hvor dette foregik, var der ikke noget med at blive bedøvet, når man var hos tandlægen.
Det så nogenlunde således ud:
Nå, spøg til side. Dette var et udklip fra filmen ”Marathon man” med Dustin Hofmann fra 1976[1].
I den alvorligere afdeling kan vi kigge på det faktum, at børn med medfødt ufølsomhed over for smerte rammes af alle mulige skader. Ofte bider de sig selv i tungen eller i fingrene til det punkt, hvor de faktisk tygger i kødet. De har talrige infektioner, da de inflammatoriske reaktioner også er uden smerte. Deres led er deformerede, for de pådrager sig knoglebrud – eller de får forbrændinger – og skaderne kan kompliceres af, at de aldrig klager over disse problemer. De dør ofte unge af komplikationer til skader. Et liv uden beskyttende smerte er ikke et lykkeligt liv!
Ovenstående skrækkelige beskrivelse om børn, som ikke føler smerte, kommer fra Fernando Cerveros bog ’Understanding pain: Exploring the perception of pain’ fra 2012[2]. Med afsæt i dele af denne bog vil jeg i dette blogindlæg præsentere en – forhåbentlig – nyttig, overordnet ramme for fænomenet smerte: Det handler om, at der er flere former for smerte, og at smerte kan være god, men også grusom.
Er du pirat? Nå…., men lad os komme i gang: Tænk på den smerte, du føler, når du rører ved noget, som er brændende varmt. Fornemmelsen er meget intens, og den udløser en øjeblikkelig tilbagetrækning fra den varme genstand og en stærk negativ følelse. Dette er beskyttende reaktioner, og dem kan vi ikke undvære: Denne form for smerte er god for os. Det er en beskyttende komponent af vores sanseapparat; et alarmsignal, der advarer om fare og holder os væk fra skade.
Den ubehagelige følelse, som er forbundet med smerte, har til formål at lære os, at der var fare på færde og hjælpe os til ikke at handle sådan igen. Dette er som sagt den gode smerte, en normal del af vores sensoriske repertoire, lige så gavnlig som syn og hørelse, noget som vi alle er født med, og som vi ikke kan undvære. God smerte beskytter os. Det sikrer, at vi ikke skader vores led, muskler eller bider os selv i tungen. Men det kan også dreje sig om, at vi bliver tilskyndet til at skifte stilling, så der kommer aflastning eller bedre blodtilstrømning til et område af kroppen. Det tjener os godt på mange måder.
For 100 år siden præsenterede Charles Sherrington begrebet nociception
Forudsætningen for alarmsignalet er nociception, som beskriver de neurale processer som hhv. sansecellen, det perifere nervesystem, rygmarven og hjernen bruger til lave det beskyttende alarmsignal, som kan ”opfange” skadelige hændelser eller potentiel skade. Nociception handler i tilfældet med en brændt finger om, hvordan høje temperaturer opfattes af sensorer i huden på fingeren, hvordan disse signaler overføres til hjernen, hvordan nerveceller i rygmarven og hjernen reagerer på disse signalerer og kommunikerer de skadesrelaterede beskeder til hinanden, og hvordan hjernen bruger denne information til at igangsætte flere reaktioner: 1) bevæge de muskler, der trækker hånden tilbage fra varmen, 2) ændre vores blodtryk og åndedræt for at tilpasse sig til nødsituationen og 3) hjælpe os med at lære af denne begivenhed til fremtiden.
Smerte er mere end et alarmsystem
Men dette fokus på nociception og det overordnede syn på smertens beskyttende rolle har desværre ofte skjult, at der er meget mere forbundet med smerte end et simpelt alarmsystem, der hjælper os med at undgå skader.
Det viser sig, at en forståelse om lineær overførsel af informationer fra kroppens væv til hjernen kun tilbyder en meget ufuldstændig oversigt over hele rækken af smertemekanismer.
Smerter er meget mere end en alarmklokke, der ringer i vores hjerne, når vi rører ved noget varmt. Smerte er også en følelse og en væsentlig del af vores erindringer. Smerte kan forme menneskers personligheder. Det kan definere menneskers liv og kan nogle gange ødelægge dem.
Så hvis smerten varer ved, hvis den bliver kronisk, hvis en skade ikke heler hurtigt – eller hvis der opstår smerter uden en tilsyneladende årsag – bliver denne beskyttende fornemmelse et mareridt, en forbandelse, noget som vi ønsker at slippe af med på enhver mulig måde. Følelsen af smerte ændrer sig ikke; det forbliver ubehageligt og følelsesmæssigt negativt, men smertens betydning for vores liv gennemgår et dramatisk skifte fra godt og beskyttende til forfærdeligt og grusomt. Ingen anden sensorisk proces kan ændre sig så radikalt fra en beskyttende mekanisme til en forbandelse.
Nociception repræsenterer groft sagt et vigtigt bottom-up system, men selve oplevelsen (perceptionen) af smerte er rent faktisk en konstruktion, som dannes af hjernen. Det viser sig, at det bliver nødvendigt og meningsfuldt at tale om flere forskellige typer af smerte.
Vi skal være glade for den gode, beskyttende natur af ”normal” smerte, men vi bør også interessere os for de andre aspekter af smerte, der gør det til en unik sanse- og følelsesmæssig oplevelse langt mere kompleks end et simpelt alarmsystem.
Der er ikke direkte sammenhæng mellem nociception og smerte
Hændelseskæden i nociception er, som antydet, slet ikke dækkende for den egentlige, subjektive oplevelse af smerte. Faktisk er det vigtigt at adskille nociception og smerte, fordi man er blevet mere og mere opmærksom på, at der kun er meget lille direkte sammenhæng mellem vævsskade og smerte.
Selvom vævsskade eller aktivitet i en perifer del af nervesystemet kan være starten på en længerevarende smerte, så er det i hjernen, at det vigtigste sker, for aktiviteten i alarmsystemet (nociception) er hverken tilstrækkelig eller nødvendig for at forårsage smerte.
Jeg vil nedenfor give fire eksempler på denne manglende direkte sammenhæng.
1) Fantomsmerter
Overordnet set illustrerer fantomsmerte, at der ikke er en direkte sammenhæng mellem kroppens væv og smerteoplevelse (oplevelsen af smerte fra vævet er der, men selve vævet er der ikke mere!). Vilayanur Ramachandran har forsket en del i fantomsmerte, og i nedenstående videoklip fra Youtube[3] fortæller han meget levende om det besynderlige fænomen.
Se evt. mere om fantomsmerter i dette blogindlæg: Kan følesansen for lillefingeren sidde i ansigtet?
2) Hjernen danner smerte for at passe på dig
Med en simpel anekdote illustrerer smerteforskeren Lorimer Moseley i nedenstående videoklip fra Youtube[4], at der kan være både stor lighed og stor forskel ved at blive bidt af en slange eller rive sig på en kvist (a twig på engelsk). Smerte er et output, som hjernen laver for at beskytte dig, når den vurderer, at der er fare på færde.
3) Betydningen af information og dermed forventninger om smerte
I en undersøgelse af Bingel et al. fra 2011 blev forsøgspersonerne udsat for varme og skulle rapportere smerteniveauet på en skala fra 0-100. Smerteintensiteten faldt fra 66 i baseline til 55, når det kraftigt smertestillende lægemiddel Remifentanil blev givet uden forsøgspersonernes viden. Efter information om at der ville blive givet et smertestillende lægemiddel forøgedes effekten af det smertestillende middel til en score på 39. Med fortsat infusion af Remifentanil – men med information om at man stoppede infusionen – ophævedes effekten af den smertestillende medicin: en score på 64, som var nærmest identisk med baseline, inden infusionen af Remifentanil startede. Se evt. mere om forsøget i videoen nedenfor og dette blogindlæg: Placebogruppen og placeboeffekten.
4) Forskningsmæssig konsensus om et paradigmeskift i forståelsen af smerter
Man taler i smertefysiologien om et såkaldt paradigmeskift, som overordnet set er et skift fra en biomedicinsk forståelse til en bio-psyko-social forståelse.
I en artikelserie i det anerkendte medicinske tidsskrift The Lancet i 2018 fremlagde en række forskere et opdateret videngrundlag mht. lænderygsmerter. Det handler i store træk om, at den traditionelle biomedicinske tænkning, som tilsyneladende stadig findes hos en del både behandlere og borgere er forbundet med store mangler og fejl. I denne tilgang handler det om, at noget er mekanisk galt, og at det skal ’fixes’ – og eksempler på disse fejl er bl.a. asymmetri i muskelstyrken, en forskubbet ryghvirvel, låsninger, stivhed, et skævt bækken, ulige benlængde m.v. Imidlertid er disse forhold normalt forekommende hos folk uden smerter, og derfor bør de ikke bruges som forklaringer i klinisk praksis, da man via bl.a. scanninger og røntgenbilleder har fundet ud af, at disse fænomener ikke generelt er koblet til smerter.
Den moderne smerteforståelse bør være bredere og helhedsorienteret og lægge op til at inddrage og indgå i samarbejde med borgeren. Tilgangen skelner mellem nociception og smerter. Dvs. at smerter er den subjektive oplevelse, som i høj grad er knyttet til psykosociale faktorer omkring individet – og dermed er det også disse faktorer, som man skal arbejde med i behandlingen af længerevarende smerter.
Se evt. mere om paradigmeskiftet og artiklerne i dette blogindlæg: Du kan ikke sidde eller løfte forkert – Et paradigmeskift i opfattelsen af ondt i ryggen.
Tre typer af smerte
På baggrund af ovenstående foreslår Cervero (2012, s. 13) en inddeling i tre typer af smerte: 1) Nociceptiv, 2) Inflammatorisk og 3) Neuropatisk.
1) Nociceptiv smerte:
Antag, at du lige har købt en ny trøje. Du pakker den og tager den på for at prøve den for første gang. Desværre er der en nål i et af mærkerne, som du ikke har pillet ud, og du mærker et skarpt nålestik i din nakke. Du tager forsigtigt trøjen af, fjerner nålen og tager trøjen på igen. Nu er den skarpe smerte, der fortalte dig om nålen, væk. Det var smerte, men næppe værd at tænke videre over efterfølgende.
Det er den gode, beskyttende smerte, som vi ikke kan undvære. Det kan vi kalde nociceptiv smerte.
Jeg vil tilføje til Cerveros beskrivelse herover, at smerte også kan forstås som det ubehag, som kan opstå fx i ballerne, når man har siddet på samme måde i længere tid. Det er nok mere en irritation end egentlig smerte, men det har den samme beskyttende effekt i og med, at man skifter stilling, så blodtilførslen lettes o.lign. reguleringer foregår.
2) Inflammatorisk smerte:
Du er ved at hænge et billede op på væggen. Du har lidt travlt og koncentrerer dig ikke om opgaven, så da du svinger hammeren for at ramme sømme, slår du dig selv meget hårdt på tommelfingeren. Det gør meget ondt, og smerten forsvinder ikke. Efter et par stykker minutter er din tommelfinger hævet og meget smertefuld. Smerten vil vare i fire eller fem dage og går ikke væk, før tommelfingeren ikke er længere er hævet, og såret er helet.
Dette er også en god smerte, fordi den er beskyttende: den får dig til at være ekstra forsigtig med din tommelfinger, mens den heles. Det lærer dig også ikke at hamre på tommelfingeren igen. Men det er meget anderledes end smerten af et nålestik. Dette kalder vi inflammatorisk smerte.
3) Neuropatisk smerte:
Der er en tredje og meget mere ubehagelig form for smerte. Det har måske aldrig oplevet den, men du har måske hørt om én der har. Fx i stil med dette: i en motorcykelulykke brækkede Herman armen. Bruddet afskar en nerve i armen, og han mistede følelsen i den arm i et par uger. Men så, efter at bruddet var helet og alt var tilbage til det normale, begyndte han at mærke en brændende smerte i det område, hvor han tidligere havde mistet følelsen. Denne smerte har ikke meget at gøre med den oprindelige ulykke, fordi skaden og såret forsvandt for længe siden. Det er meget intenst, og det er der konstant. Hvis nogen eller noget rører ved armen, føles det som om en rødglødende stang bliver skubbet igennem armen. En blid brise på huden er som ild. Herman beskytter armen konstant for at forhindre, at den bliver rørt. Smerten driver ham til vanvid. Det er en forbandelse. Denne form for smerte kalder vi neuropatisk smerte.
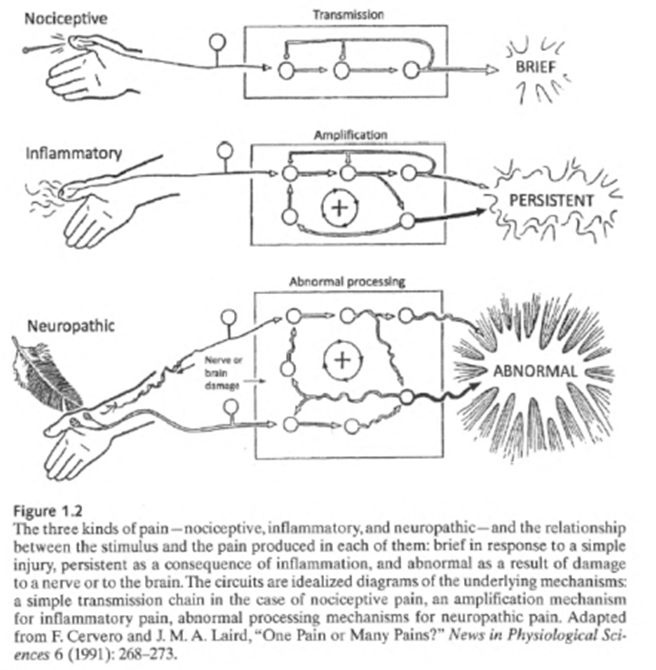
Figur 1.2 fra Cervero (2012), s. 13.
Nociceptive og inflammatoriske smerter er ”normale” smerter. Alle kender dem, og vi vil fortsætte med at mærke dem – faktisk ret ofte – i resten af vores liv. Nociceptiv smerte beskytter os mod skader, mens inflammatorisk smerte hjælper os til at heles. Nociceptiv smerte giver sjældent anledning til bekymring; selvom det kan gøre meget ondt, så går vi ikke til lægen med sådanne smerter. De er ”gode”, normale og ikke klinisk relevante.
Inflammatoriske smerter er i generel forstand også helt normale, selvom de godt kan være meget intense, kan vare i dagevis, og vi meget vel ønsker at reducere dem. Inflammationen øger følsomheden, men det er en gavnlig mekanisme, som fremmer vævsreparationsprocessen. Dog kan inflammatoriske smerter også være klinisk relevante, for det kan være alvorligt, hvis inflammatoriske smerter bliver langvarige: fx vedligeholdt af en vedvarende overbelastning eller en inflammationstilstand såsom kronisk gigt. En konstant og smertefuld inflammation er en sygdom i sig selv, ikke en nyttig og beskyttende proces.
Neuropatiske smerter er altid forårsaget af en sygdom i nervesystemet. Det er bestemt ikke normalt, og mange af os vil heldigvis gå igennem livet uden nogensinde at opleve det. Neuropatisk betyder, at nervesystemet er beskadiget. Af forskellige årsager, herunder skader, degeneration og metaboliske ændringer, går noget galt i ”maskineriet” i de dele af vores nerver og hjerner, som vi bruger til at opdage normal smerte med. Sammenhængen mellem skade og smerte forandres, og smerter mærkes i fravær af skade eller bliver udløst af processer, der normalt ikke forårsager smerte (fx berøring eller kulde). Neuropatiske smerter har en særlig grim kvalitet. Det føles som en forbrænding eller elektriske stød, og de er vanskelige at behandle.
De tre former for smerte præsenterer et overblik og giver god mening et godt stykke. Men det bliver nok lidt overforsimplet, da ”dårlige”, længerevarende smerter kun delvist kan sidestilles med neuropatisk smerte. Fx kan der ved de udbredte lænderygsmerter godt være tale om ”dårlige” smerter, som snarere skal ses som mere længerevarende inflammatoriske smerter eller en yderligere smerteform. Det må vi være opmærksomme på, men så langt så godt.
Kan man beskrive alle former for smerte i en enkelt sætning?
Man har i hvert fald et kvalificeret udspil i form af en definition af smerte udarbejdet af International Association for the Study of Pain (IASP), som er en faglig organisation for videnskabsfolk og klinikere med interesse for smerte. Den blev første gang udgivet i 1979, men udgør stadig en gældende og brugbar definition af smerte i dag:
“An unpleasant sensory and emotional experience associated with, or resembling that associated with, actual or potential tissue damage”[5].
Det er en lidt kringlet sætning, som er svær at oversætte direkte til dansk, så med hjælp fra Høgh (2022, s. 158) oversættes og udfoldes definitionen i boksen nedenfor.

Faktaboks 12.1 fra Høgh (2022), s. 158.
Det er værd at bide mærke i, at selv når der ikke er nogen egentlig skade, så føles smerte, som om det var en skade. Bevæbnet med viden om forskellige typer af smerte, en definition af smerte og dermed en overordnet forståelse af, at smerte er en kompleks og nærmest gådefuld oplevelse med mange dimensioner, vil jeg nu vise, at smerteoplevelsen kan opdeles i tre komponenter.
Den kognitive komponent medfører bekymring
Smerteoplevelsen kan ifølge Cervero (2012, s. 88-89) opdeles i tre komponenter: 1) sensorisk, 2) følelsesmæssig og 3) kognitiv. Vi tænker på dem som uadskillelige, fordi de altid optræder sammen. Vi kalder disse tre komponenter sensorisk, følelsesmæssig og kognitiv. Lad os se på, hvordan hver af dem bidrager til den samlede smerteoplevelse.
1) Den sensoriske komponent er ansvarlig for genkendelse af smertesansningen. Det er det aspekt af smerte, der er mest direkte forbundet med nociception. Det er også, i evolutionære termer, den ældste funktion forbundet med smerte: evnen til at mærke fare og udløse en forsvarsreaktion over for den.
2) Den anden komponent i smerteoplevelsen er den følelsesmæssige/affektive reaktion på smerten. Hos normale mennesker er dette altid en ubehagelig følelsesmæssig reaktion. Vores sensoriske hjerne fortæller os, at en skade er sket, og vores følelsesmæssige hjerne gør os ulykkelige og ”trigger” negative reaktioner. Den følelsesmæssige komponent af smerteoplevelsen fortæller os også, at der er mere bag smerte end den simple opdagelse af skade: smerte får os til at græde, ændrer vores puls og åndedræt, påvirker regulering af vores indre organer og giver os en dyb følelse af ubehag og en stærk modvilje mod hele situationen.
3) Den tredje komponent af smerte, og den mest typisk menneskelige, er den kognitive komponent. Ikke alene mærker vi smerten og viser en instinktivt modvillig reaktion på smerten; vi bekymrer os også om dens betydning. Vi vil gerne vide, hvorfor vi føler smerte, hvad det betyder for vores overlevelse og vores fremtid, og hvordan det kan påvirke vores liv og livet for mennesker tæt på os. Vi vil have at vide, om det snart forsvinder, og hvordan det vil påvirke vores arbejde, vores sociale liv. Er det alvorligt? Skal jeg dø? Vil jeg være i stand til at gå igen, eller at lege med mine børn? Hvad sker der? Kognitiv smerte er det, der forvandler smerte til lidelse.
Afrunding og perspektivering
Det er faktisk så sent som i løbet af de sidste par årtier, at der er opnået generel enighed blandt smerteforskere og praktikere om, at der er mange slags smerter og derfor mange forskellige smertemekanismer. Og selvom der således også er er kommet meget ny viden, så forskes der stadig meget i mekanismerne bag den langvarige smerte. I dette perspektiv er blogindlægget her ikke tænkt som en fyldestgørende gennemgang eller status. I linje med blogindlæggets titel er formålet at pege på nogle overordnede forståelser, og vise at smerte både kan være normal og god, men at det også kan ske, at smerten bliver langvarig og forfærdelig.
Jeg vil bruge en passage (som jeg har oversat) fra David Butler & Lorimer Moseleys bog “Explain pain” fra 2013, s. 70 til at opsamle noget af den centrale viden:
Smerter involverer næsten altid noget, der foregår i vævene. Dette kan være skade, inflammation, langsom heling eller væv, der bare reagerer på uvante belastninger eller er svækket og ”i dårlig form”. Men for at forstå smerte bedre, må vi gå længere end til vævene. Når der sker noget i dit væv og perifere nerver, vil det afspejles hele vejen op til hjernen. Husk, at det er hjernen, der skal tage den endelige beslutning om, hvorvidt du skal føle smerte eller ej.
”Så, siger du, at smerten bare er i mit hoved?”
Dette er sandsynligvis det oftest stillede spørgsmål fra folk, der lærer om smertens biologi. Vi er nødt til at være ærlige og sige, ”ja – al smerte produceres af hjernen – no brain, no pain!” Det betyder slet ikke, at den ikke er virkelig – tværtimod – al smerte er virkelig. En dyb forståelse af smerte er meget opbyggende. At forstå processerne i rygmarv og hjerne, som ligger bag smerteoplevelsen, kan give dig enorm kontrol. Vi indrømmer, at det er lidt nyt for os alle – noget af videnskaben bag forståelsen er meget ny.
I tæt samarbejde med kroppen fungerer hjernen, med smerteopfattelse og alt andet, ved at arbejde med ”kropslige fornemmelser” og ”billeder af situationen” for at skabe de bedste muligheder for at træffe korrekte beslutninger om alle aspekter af dit liv. Nogle gange er disse billeder og opfattelser meget præcise, men ofte er de slet ikke direkte refleksioner af den oprindelige stimulus, og mange gange er de langt fra ”nøjagtige”. Derfor kan fortolkningen nogle gange medføre smerte uden nogen ”fornuftig” grund, fx taler man om, at hjernen bliver overbeskyttende. Det er godt, hvis en sådan øget følsomhed (sensibilisering) sker kortvarigt som følge af en inflammation, men det kan også lede til mere kroniske smertetilstande.
Heldigvis har den nyere smerteforskning vist, at det er en reversibel proces, som betyder, at man kan behandle såkaldt kronisk smerte. På samme måde som fx muskler og led kan trænes, så er hjernen også plastisk og kan tilpasse og ”tilrette” sig med den rette stimulus.
Det er glædeligt for mennesker med smerteproblematikker, at man nu har viden om hjernens centrale rolle, således at man i behandling af smerter ikke lægger fokus de forkerte steder. Ligeledes er det glædeligt for psykomotoriske terapeuter: dels 1) fordi professionen har fået ”tilført” et videngrundlag, som bygger på en krop-psyke sammenhæng – og som faktisk også kan overføres til andre dele af den psykomotoriske profession, og 2) fordi det bygger på en borgercentreret bio-psyko-social tilgang, som de psykomotoriske metoder spiller vældig godt ind i og kan konkretisere i praksis i samarbejde med borgerne. Dette kan ses i modspil til en tidligere forståelse om, at behandling af smerter primært sker ved operation eller andre ”mekaniske reparationer” af knogler, led og muskler.
Og der er nok at tage fat på, for nye tal om sygdomsbyrden i Danmark fra december 2022 (Mairey et al. 2022) viser, at flere typer af smertesygdomme er blandt de mest udbredte sygdomme i Danmark. Det drejer sig om lænderygsmerter, slidgigt og nakkesmerter, og fx har omkring en million danskere lænderygsmerter.
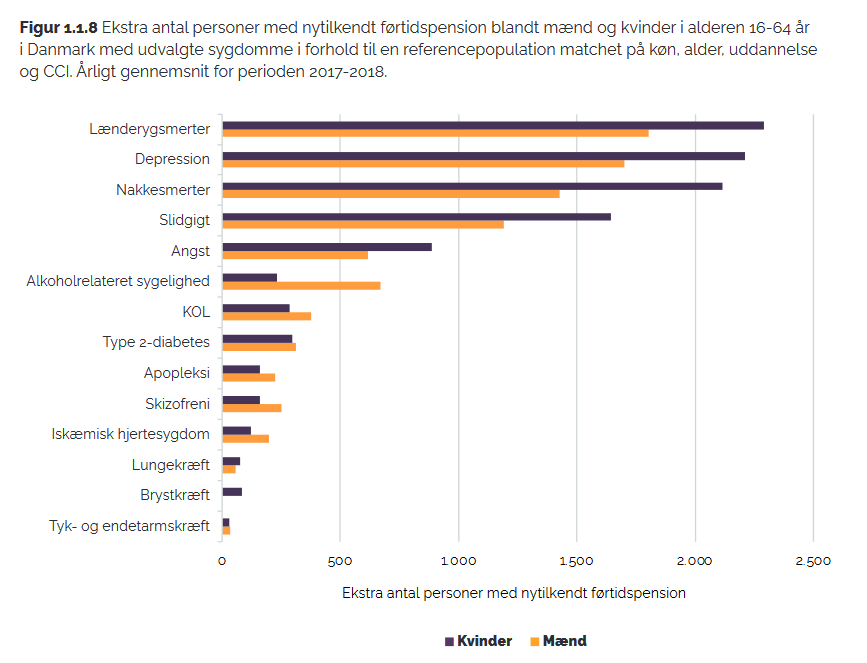
Figur 1.1.8 fra Mairey et al. (2022), s. 31.
Ovenstående figur viser sygdommenes betydning for nytilkendt førtidspension, og det samme billede ses generelt: De tre smertesygdomme ligger – sammen depression – ”i en klasse for sig”, når det handler om hhv. kontakter til praktiserende læge og hospital, hospitalsindlæggelser, sygedage med langvarigt sygefravær og omkostninger.
Referencer
Bingel, U., Wanigasekera, V., Wiech, K., Mhuircheartaigh, R. N., Lee, M. C., Ploner, M., & Tracey, I. (2011). The effect of treatment expectation on drug efficacy: Imaging the analgesic benefit of the opioid remifentanil. Science Translational Medicine. https://doi.org/10.1126/scitranslmed.3001244
Butler, D. & Moseley, G. L. (2013). Explain pain. (2. edition). Noigroup.
Cervero, F. (2012). Understanding Pain: Exploring the Perception of Pain. The MIT Press.
Høgh, M. (2021). Smerte. I N. Kjerulf: Massage og anden terapeutisk berøring. (1. udgave, s. 157-178). Gad.
Mairey, I., Rosenkilde, S., Klitgaard, M.B. & Thygesen, L.C. (2022). Sygdomsbyrden i Danmark – sygdomme. Statens Institut for Folkesundhed, Syddansk Universitet og Sundhedsstyrelsen. https://www.sst.dk/-/media/Udgivelser/2023/Sygdomsbyrden-2023/Sygdomme-Sygdomsbyrden-2023.ashx
[1] Marathon Man – Dustin Hoffman – Getting Grilled While Drilled, https://www.youtube.com/watch?v=2xBJERznOgA
[2] Cervero, F. (2012). Understanding Pain: Exploring the Perception of Pain. The MIT Press, https://doi.org/10.7551/mitpress/8940.001.0001
[3] 3 clues to understanding your brain | VS Ramachandran, https://www.youtube.com/watch?v=Rl2LwnaUA-k
[4] TEDxAdelaide – Lorimer Moseley – Why Things Hurt, https://www.youtube.com/watch?v=gwd-wLdIHjs
[5] Terminology, https://www.iasp-pain.org/resources/terminology/